|
American Heart Association(AHA)感谢以下人员在本出版物编写中做出的贡献:Ashish R.Panchal,MD,PhD;Jonathan P.Duff,MD,MEd;Marilyn B.Escobedo,MD;Jeffrey L.Pellegrino,PhD,MPH;Nathan Charlton,MD;Mary Fran Hazinski,RN,MSN;AHA成人、儿科和新生儿指南重点更新编写小组;American Heart Association和American Red Cross急救指南重点更新编写小组;以及AHA指南重点更新摘要项目团队。 这些摘要总结了2019年American Heart Association(AHA)心肺复苏(CPR)和心血管急救治疗(ECC)指南重点更新所解决的关键问题。它们专为复苏提供者和AHA讲师开发,专注于经审查的证据以及基于International Liaison Committee on Resuscitation(ILCOR)发起的最新证据评估的指南建议。此外,它们提供了建议的依据。 制定指南重点更新的流程概述 2019年AHA关于CPR和ECC指南重点更新基于ILCOR的国际持续证据评估流程,涉及数百名国际复苏科学家和专家,他们对数以千计的同行评审出版物进行了评估、讨论和辩论。在此过程中,ILCOR工作组根据复苏委员会(包括AHA)的意见优先考虑审查主题。主题一经获准评估,即由知识合成部门或系统审查员委托并进行系统综述,并由ILCOR内容专家提供意见。 系统综述完成后,ILCOR工作组对证据进行审查并制定一份Consensus on Science With Treatment Recommendations (CoSTR)草案,在线发布该草案以征询公众意见(有关所有CoSTR草案,请参阅ILCOR网站)。2018年11月12日至2019年3月20日期间,6个ILCOR工作组就以下12个主题发布了CoSTR草案: 基本生命支持工作组 Emergency Care:Dispatcher Instruction in CPR https://costr.ilcor.org/document/emergency-care-dispatcher-instruction-in-cpr 高级生命支持工作组 Advanced Airway Management During Adult Cardiac Arrest https://costr.ilcor.org/document/advanced-airway-management-during-adult-cardiac-arrest Vasopressors in Adult Cardiac Arrest https://costr.ilcor.org/document/vasopressors-in-adult-cardiac-arrest Extracorporeal Cardiopulmonary Resuscitation for Cardiac Arrest—Adults 儿科工作组 Dispatcher Instruction in CPR—Pediatrics https://costr.ilcor.org/document/dispatcher-instruction-in-cpr-pediatrics Advanced Airway Interventions in Pediatric Cardiac Arrest https://costr.ilcor.org/document/advanced-airway-interventions-in-pediatric-cardiac-arrest Extracorporeal Cardiopulmonary Resuscitation for Cardiac Arrest—Pediatrics Pediatric Targeted Temperature Management Post–Cardiac Arrest https://costr.ilcor.org/document/pediatric-targeted-temperature-management-post-cardiac-arrest 新生儿生命支持工作组 Initial Oxygen Concentration for Preterm Neonatal Resuscitation https://costr.ilcor.org/document/initial-oxygen-concentration-for-preterm-neonatal-resuscitation Initial Oxygen Concentration for Term Neonatal Resuscitation https://costr.ilcor.org/document/initial-oxygen-concentration-for-term-neonatal-resuscitation 教育、实施,以及团队和基本生命支持工作组 Cardiac Arrest Centers vs Noncardiac Arrest Centers—Adults https://costr.ilcor.org/document/cardiac-arrest-centers-versus-non-cardiac-arrest-centers-adults 急救工作组 First Aid Interventions for Presyncope https://costr.ilcor.org/document/first-aid-interventions-for-presyncope 公众反馈(包括CoSTR草案23000多查阅的数百条评论)促使ILCOR工作组于2019年International Consensus on CPR and ECC Science With Treatment Recommendations概要中包含了CoSTR终稿的制定。本概要同时发表于Circulation和Resuscitation(参见这些摘要文末的推荐阅读列表)。 AHA指南编写小组在创建2019年重点更新时,对ILCOR系统综述所确定的所有证据进行了审查,并仔细考虑了ILCOR CoSTR,该更新于2019年11月在Circulation上发表。每个ILCOR和AHA文档的产生顺序和独特内容概要如图1所示。 图1.使用ILCOR系统综述和ILCOR工作组CoSTR,制定AHA关于CPR和ECC指南重点更新的顺序和流程。
缩略语:AHA,American Heart Association;CoSTR,Consensus on Science With Treatment Recommendations;GRADE,Grading of Recommendations, Assessment, Development, and Evaluation;ILCOR,International Liaison Committee on Resuscitation。 这些AHA重点更新用于更新2010年指南、2015年指南更新以及2017年和2018年重点更新的特定部分。该指南的综合版本可在线获取,并计划了2020年完整更新AHA关于CPR和ECC指南。 与往年一样,2019年重点更新使用AHA/American College of Cardiology推荐的系统和分类法,对建议级别和证据水平进行分类(表1)。由于这些摘要是作为概要设计的,因此它们未引用已发表的支持性研究,也未列出相关的建议级别或证据水平。 强烈建议读者访问CPR和ECC指南网站,阅读2019年重点更新,并访问ILCOR CoSTR网站了解更多详情。 表1.在患者护理的临床策略、干预、治疗或诊断测试中使用建议级别和证据水平(更新于2015年8月)*
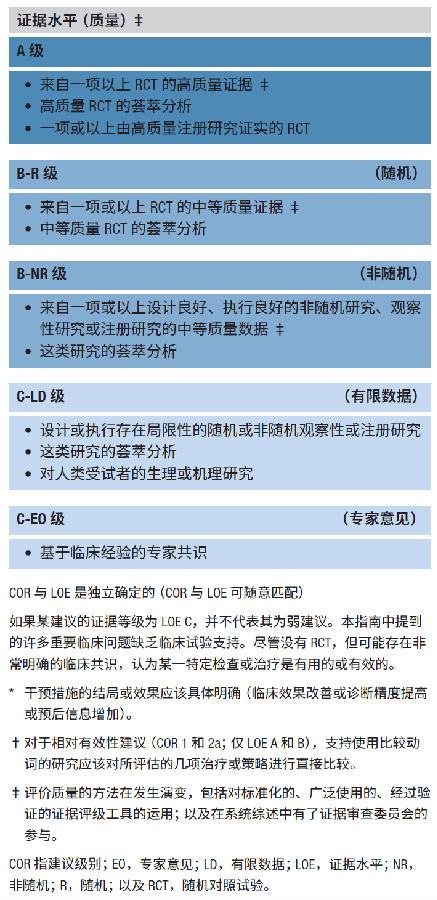
2019年AHA关于CPR和ECC指南重点更新摘要 2019年AHA关于CPR和ECC指南重点更新包括对2015指南更新以下部分的修订: 第4部分:救治系统与质量持续改进:针对成人的调度员指导的CPR(DA-CPR)以及心脏骤停中心(CAC)的潜在作用 第7部分:成人高级心血管生命支持:在复苏过程中使用高级气道、血管加压药物和体外CPR(ECPR)。请注意,ECPR内容还用于更新第6部分中同名的章节:心肺复苏的替代技术和辅助设备。 第11部分:儿科基础生命支持和心肺复苏质量:婴儿和儿童DA-CPR 第12部分:儿科高级生命支持:儿科心脏骤停中应用高级气道干预、针对院内心脏骤停(IHCA)的ECPR,以及心脏骤停恢复自主循环后的目标体温管理(TTM) 第13部分:新生儿复苏:足月儿和晚期早产儿(妊娠≥35周)的初始氧浓度和早产新生儿(妊娠35周以内)的初始氧浓度 2019年American Heart Association和American Red Cross急救指南重点更新包括针对以下方面的一系列新干预措施: 第15部分:急救:2015年American Heart Association和American RedCross急救指南更新:先兆晕厥 第4部分:救治系统与质量持续改进 2019年AHA成人编写小组对以下主题的证据和建议进行了审查: 调度员指导的CPR:DA-CPR已被整合入全国多个紧急医疗服务(EMS)系统中,并被视为旁观者与EMS救治之间的重要桥梁。在此更新中,编写小组探讨了提供DA-CPR是否与成人院外心脏骤停(OHCA)预后改善有关的问题。 心脏骤停中心:CAC是提供当代和全面循证复苏和心脏骤停后救治的专门中心。该审查探讨了将OHCA患者转运至专门的CAC,与患者在非指定中心接受治疗相比,其预后是否得到改善。 调度员指导的CPR 有各种各样的术语用于描述调度员向OHCA 现场的旁观者提供实时CPR指导的过程。为了保持一致性,本次审查中使用术语调度员指导的CPR描述这种指导。但也可用其他术语替代,例如远程通讯CPR和电话CPR。 人们认为提供DA-CPR可以提高OHCA患者的旁观者CPR率,从而改善结局。自2015年以来,多项已发表的研究对DA-CPR在成人OHCA中的应用进行了评估。该审查通过多种角度检查了DA-CPR的有效性,并对其与OHCA结局的关联进行了评估。 2019(更新):我们建议紧急调度中心提供CPR指导,并授权调度员为心脏骤停的成年患者提供此类指导。 2019(更新):调度员应指导呼叫者对疑似院外心脏骤停的成人进行CPR。 2017(旧):我们建议,当需要调度员的指导时,调度员应指导呼叫者对疑似OHCA的成人进行单纯按压式CPR。 2015(旧):如果怀疑心脏骤停,调度员应指导呼叫者进行CPR。调度员应指导呼叫者对疑似OHCA的成人进行单纯按压式CPR。 理由:尽管所有审查的研究均未表明DA-CPR有明显预后获益,但AHA指南中这一变化反映了现有证据的优势,它涉及多个国家/地区成千上万的患者。这些结局提示DA-CPR与OHCA后临床预后改善之间存在关联。此外, DA-CPR可使旁观者实施CPR的可能性提高5倍以上,因此可得出结论,DA-CPR的总体获益值得强烈认可。 该评价未对调度员CPR指导类型的影响进行评估。因此,2015年“调度员应指导呼叫者对疑似OHCA的成人进行单纯按压式CPR”的建议保持不变。 心脏骤停中心 CAC是心脏骤停后救治的专门中心,至少包括紧急心导管置入、TTM和多模式预测。尽管多种术语定义这些中心(例如,心脏骤停接收中心、综合心脏中心、心脏复苏中心),但为使指南保持一致,仍使用术语“心脏骤停中心”。 区域救治系统模型的优势已使其他急症(例如创伤、ST段抬高型心肌梗死、卒中)的预后得到成功改善,并非所有机构都可以对这些疾病进行综合管理。优先考虑对该主题进行审核,以确定OHCA患者是否会因使用CAC获得类似益处。 2019(更新):如果当地机构无法提供全面的心脏骤停后救治,则应采取区域化的心脏骤停后救治方法,其中包括将已复苏的患者直接送往专门的心脏骤停中心。 2015(旧):可以考虑采用区域化的OHCA复苏方法,包括使用心脏复苏中心。 理由:循证的全面心脏骤停后救治,包括采用紧急心导管置入、TTM、血液动力学支持和神经系统专业知识,对于心脏骤停患者的复苏至关重要。这些干预措施可能代表了成功复苏(即自主循环[ROSC]恢复)与最终生存之间的逻辑临床联系。如果当地没有合适的心脏骤停后服务补充,则将已复苏的患者直接送往提供此类支持的区域中心可能是有益的,也是持续救治的合理方法,前提是其可行并且能够及时进行。 第7部分:成人高级心血管生命支持 AHA成人编写小组在对2019年成人高级心血管生命支持(ACLS)指南进行重点更新时,考虑了以下关键问题和重大变化: CPR期间使用高级气道:提供者经常在CPR期间放置高级气道装置,以支持充分通气并降低口腔和胃分泌物吸入肺的风险。本次更新探讨了复苏过程中可能使用的三种气道管理策略:球囊面罩通气、声门上气道放置和气管内插管策略。 使用血管加压药物:心脏骤停药物治疗的目的是促进灌注自发节律的恢复及维持。该2019年重点更新解决了心脏骤停期间血管加压药物肾上腺素和血管加压素的使用问题。 CPR中体外膜肺氧合(ECMO)的作用:CPR期间可将ECMO用作抢救治疗;称为体外CPR。编写小组审查了报告ECPR对IHCA预后的研究。 CPR期间使用高级气道: 为有效使用高级气道,医疗保健提供者必须通过经常练习保持其知识和技能。心脏骤停期间的气道管理通常从基本策略开始,如球囊面罩通气,然后可能发展为高级气道策略(如声门上气道放置或气管内插管策略)。自2015年以来,多项随机对照试验(RCT)为OHCA复苏期间气道策略的使用和选择提供了新信息,包括将球囊面罩通气与气管内插管策略进行比较,将声门上气道策略与气管内插管策略进行比较。以下6条更新建议的示意图如图2所示: 图2.CPR期间使用高级气道的ACLS建议示意图
缩略语:ACLS,高级心血管生命支持;CPR,心肺复苏;EMS,紧急医疗服务。*建议实施气管内插管的提供者经常操作或经常进行再培训。 2019(更新):对成人心脏骤停进行CPR期间,任何情况下均可考虑球囊面罩通气或高级气道策略。 2019(更新):如果使用高级气道,则在气管插管成功率低或气管内导管放置培训机会最少的情况下,声门上气道可用于院外心脏骤停的成人。 2019(更新):如果使用高级气道,则在气管插管成功率高或气管内插管放置培训机会最佳的情况下,声门上气道或气管内导管均可用于院外心脏骤停的成人。 2019(更新):如果由经过这些程序培训的专业提供者在医院内使用高级气道,则可以使用声门上气道或气管内导管。 2019(更新):建议实施气管内插管的提供者经常操作或经常进行再培训。 2019(更新):实施院前插管的紧急医疗服务系统应提供持续质量改进计划,以最大程度减少并发症,并跟踪声门上气道和气管内导管放置的总体成功率。 2010年和2015年(旧):在IHCA和OHCA进行CPR时,可使用球囊面罩装置或高级气道进行氧合和通气。对于经过使用培训的医疗保健提供者,可以使用声门上气道装置或气管内导管作为CPR期间的初始高级气道。建议实施气管内插管的提供者经常操作或经常进行再培训。实施院前插管的EMS系统应提供持续质量改进计划,以最大程度减少并发症。 理由:对于在心脏骤停期间放置高级气道的建议,前提是提供者应具有初步的培训和技能、以及插入气道并确认适当位置的持续经验,同时对胸外按压的干扰降至最低。因此,应根据提供者的技能和经验以及患者的需求,确定选择球囊面罩通气还是高级气道插入。经常操作和培训是保持较高气道管理总体成功率的重要措施,并应作为持续质量改进的一部分。因此,如果不对气道管理成功率进行追踪,就无法做出关于OHCA气道策略选择的明智决定。根据这些数据,可以为OHCA患者做出有关气道策略选择的明智决定。 CPR期间使用血管加压药物 编写小组审查了有关标准剂量肾上腺素、标准剂量与大剂量肾上腺素比较、血管加压素与肾上腺素比较、血管加压素联合肾上腺素与单独使用肾上腺素比较,以及肾上腺素给药时间的已发表证据。编写小组仅关注心脏骤停时使用血管加压药物的情况,并未对心脏骤停之前或之后使用血管加压药物的情况进行审查。 标准剂量肾上腺素 编写小组审查了2项RCT中报告的标准剂量(1mg)肾上腺素疗效的已发表证据,以及根据患者心律对结局进行的汇总亚组分析。仅一项RCT研究了长期结局,而该研究中幸存人数很少,限制了基于结局的任何结论的确定性。 2019(更新):我们建议对心脏骤停的患者给予肾上腺素。根据临床试验中使用的方案,每3至5分钟给予1mg是合理的。 2015(旧):对于心脏骤停患者,标准剂量肾上腺素(1mg,每3至5分钟给药一次)可能是合理的。 理由:随机对照研究表明,使用肾上腺素可以改善30天生存率和出院生存率,以及ROSC的短期结局和入院生存率。这些结局还表明,其可能有神经系统预后良好获益,尤其是对于初始不可电击节律的患者。肾上腺素并未显示提高存活率伴神经系统预后良好,一项评估表明短期存活者伴神经系统预后不良增加。然而,尽管对神经系统预后的总体影响仍存在不确定性,但ROSC、短期和长期生存率的显著改善以及良好神经系统预后的可能性(尤其是对于初始不可电击节律患者),均支持强烈建议使用肾上腺素。 标准剂量肾上腺素与大剂量肾上腺素比较 在2010ACLS指南中,如非特殊情况(例如β-受体阻滞剂过量)或对监测参数进行滴定,不建议使用大剂量肾上腺素。2015年指南中不建议使用大剂量肾上腺素,因为不认为其有益(3级:无益)。尽管2015年以来没有发现新的大剂量肾上腺素研究,但在2019年重点更新中,对标准剂量与大剂量肾上腺素的比较疗效证据进行了重新分析,作为血管加压药物用于治疗心脏骤停的综合审查的一部分。 2019(无变化):心脏骤停期间不建议常规使用大剂量肾上腺素。 2015(旧):心脏骤停期间不建议常规使用大剂量肾上腺素。 理由:2015年以来,系统检索未发现新的研究,因此2015年的建议保持不变。 血管加压素与肾上腺素比较 在荟萃分析中对3项RCT的结局进行了评估,编写小组还考虑了另一项研究,以评估初始血管加压素与初始肾上腺素对心脏骤停结局的影响。所有研究均被认为确定性较低,且样本量均较小。 2019(更新):心脏骤停时可考虑使用血管加压素,但其作为肾上腺素的替代药物并无优势。 2015(旧):心脏骤停期间血管加压素作为肾上腺素的替代药物并无优势。 理由:RCT对比了初始血管加压素和初始肾上腺素,未能表明使用血管加压素与肾上腺素相比有任何预后获益。此外,已证明肾上腺素与安慰剂相比可提高生存率,但尚无类似安慰剂对照的血管加压素试验。因为无证据表明血管加压素优于肾上腺素,所以编写小组同意心脏骤停期间应仅使用肾上腺素,以保持心脏骤停治疗流程图和所需药物的简单性。 肾上腺素联合血管加压素与仅使用肾上腺素比较 编写小组分析了3项小型RCT的结果,这些RCT对复苏期间初始肾上腺素联合血管加压素与仅使用初始肾上腺素进行了比较。 2019(更新):心脏骤停期间可考虑联合使用血管加压素与肾上腺素,但作为肾上腺素单药的替代品并无优势。 2015(旧):心脏骤停期间,血管加压素联合肾上腺素作为标准剂量肾上腺素的替代药物并无优势。 理由:比较血管加压素联合肾上腺素与单独使用肾上腺素的RCT并未表明肾上腺素加用血管加压素的有益作用。尽管RCT仅涉及少数患者,但编写小组认为,在心脏骤停期间单独使用肾上腺素作为血管加压药物,将使心脏骤停治疗流程图保持简单,并最大程度地减少心脏骤停治疗所需的不同药物数量。 肾上腺素的给药时间 编写小组分析了16项观察性研究的数据,其中包括10项比较肾上腺素早期与晚期给药的数据。研究之间存在显著差异,因此无法进行荟萃分析,且多个变量可能影响了研究结果。 2019(更新):关于给药时间,对于不可电击心律的心脏骤停,尽早给予肾上腺素是合理的。 2019(更新):关于给药时间,对于可电击心律的心脏骤停,在最初数次除颤尝试失败后给予肾上腺素是合理的。 2015(旧):对于初始不可电击心律引起的心脏骤停,发作后尽早给予肾上腺素是合理的。 理由:尚无RCT直接研究肾上腺素给药时间对心脏骤停结局的影响。16项观察性研究的可用数据使用了早期肾上腺素给药的多种定义。但所有研究均表明,肾上腺素早期给药与ROSC发生率更高相关。不可电击心律性心脏骤停缺乏其他有益的干预措施,而且这些心脏骤停在接受肾上腺素治疗后ROSC发生率和生存率较高,这些为建议尽早应用肾上腺素以抑制不可电击性心律奠定了基础。对于可电击心律的心脏骤停,应立即给予高质量CPR和除颤,并给予肾上腺素和抗心律不齐药物治疗电击难治性心室颤动/无脉性室速(方框)。 方框图。心脏骤停期间给药的时间和顺序-已知与未知。
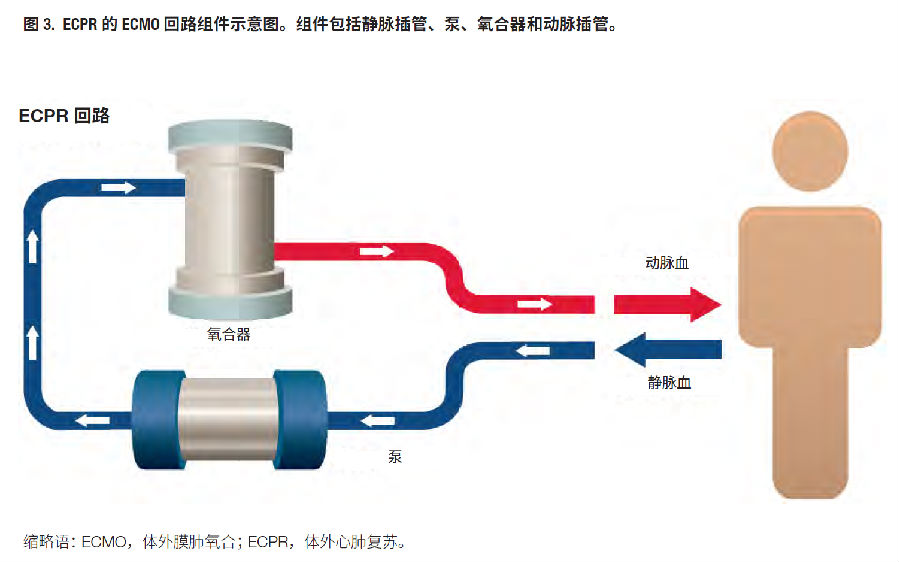
无充分证据可以确定心脏骤停期间肾上腺素和抗心律不齐药物给药的最佳时机。因此,由专家共识确定了AHA ACLS成人心脏骤停流程图和指南中所述的建议复苏顺序(包括给药)。以下内容包括有助于达成共识性建议的考虑因素。 肾上腺素用于不可电击心律的心脏骤停(PEA/心搏停止) 对于不可电击心律,AHA建议提供高质量CPR,并在可行时尽早给予肾上腺素。其依据为需要优化CPP,因为除非冠状动脉(心肌)灌注得到改善,否则无自发节律的缺血性心室可能会保持这种状态。肾上腺素的β-肾上腺素能(血管收缩)作用有助于改善CPP。对于不可电击心律患者,除高质量CPR和肾上腺素以及寻找并治疗可逆原因外,目前无其他方法。 肾上腺素用于治疗可电击心律(VF或pVT)的心脏骤停 对于可电击心律,首要任务是提供高质量CPR,并尽快电击。这可能会消除VF并恢复系统的、后续的灌注心律,甚至在给药之前实现。ACLS成人心脏骤停流程图的VF/pVT途径中说明第二次电击后给予肾上腺素。此时肾上腺素给药可能会充分改善CPP,从而改善心肌能量,使随后(第三次)电击(如需要)能够终止VF/pVT。全球所有复苏委员会均建议在给予肾上腺素之前至少进行1次电击(大多数建议多次电击)。 AHA不建议在第一次电击前给于肾上腺素,因为仅CPR加电击即有可能消除VF/pVT并恢复系统的、最终的灌注心律。AHA不建议在第一次电击后立即使用肾上腺素(即第一次电击后CPR2分钟期间),因为提供者不知道VF/pVT是否已消除。如果第一次电击成功(即VF/pVT消除),则肾上腺素推注可能会导致VF/pVT复发(或其他心律失常),且在自发节律恢复时氧需求增加。另一方面,如果在下一次心律检查中(即第一次电击加2分钟高质量CPR后)VF/pVT仍持续,AHA建议第二次电击,立即恢复CPR并给予肾上腺素。理由是,此时心肌很可能存在局部缺血,因此即使第二次电击使VF/pVT终止,肾上腺素和高质量CPR也会改善CPP和心肌灌注,并有可能使心脏恢复并维持自发灌注节律。另一方面,如果第二次电击不能消除VF/pVT,则肾上腺素和高质量CPR可能有助于改善CPP,并使第三次电击成功的可能性增加。 给于抗心律不齐药物和肾上腺素用于治疗可电击心律(VF或pVT)的心脏骤停 无证据确定抗心律不齐药物最好在肾上腺素之前或之后给药,甚至何时给药;此类决定可能取决于紧急情况。经验丰富的提供者可以根据患者的需求个体化给药顺序。例如,对于VF反复发作的患者,与肾上腺素(这种情况下甚至可能导致心律不齐)相比,其可能更多因抗心律不齐药物(如胺碘酮或利多卡因)的节律稳定作用而获益。 相反,持续VF患者可能需要先改善CPP,然后经冠状动脉将任何其他药物充分递送至心脏。也就是说,肾上腺素加高质量CPR可能会改善冠脉和心肌灌注,并在给予胺碘酮或利多卡因时增加心脏复律成功的可能性。 需要进行前瞻性随机研究获得更多证据,以确定心脏骤停期间药物给药的最佳时机。 缩略语:ACLS,高级心血管生命支持;AHA,American Heart Association;CPP,冠脉灌注压;CPR,心肺复苏;PEA,无脉性电活动;pVT,无脉性室性心动过速;VF,心室颤动。 体外CPR ECPR指在心脏骤停患者复苏过程中开始体外循环,目的在于解决潜在可逆性疾病的同时支持终末器官灌注。ECPR是复杂的干预措施,需要训练有素的团队、专业化设备和医疗保健系统内的多学科支持(图3)。
编写小组对15项观察性研究的数据进行了分析,这些研究在研究设计、结局定义和患者选择方面存在差异。 2019(新):无充分证据建议心脏骤停患者常规使用体外CPR。 2019(更新):在熟练的提供者迅速实施并支持的情况下,如果常规CPR努力失败,可考虑将体外CPR作为某些患者的抢救治疗。 2015(旧):无充分证据建议心脏骤停患者使用常规ECPR。对于机械性心肺支持的有限时间内心脏骤停的可疑病因有可能可逆的特定患者,如果能够快速实施,可以考虑使用ECPR。 理由:目前尚无评估ECPR用于OHCA或IHCA的RCT发表。但多项观察性研究表明,特定患者人群使用ECPR后生存率得到提高,且神经系统预后良好。尽管目前尚无证据清楚确定要选择的理想患者,但系统综述中分析的大多数研究都包括相对年轻、合并症很少的患者。需要数据解决患者选择问题,并评估这种疗法的成本效益、资源分配的后果以及围绕使用ECPR作为复苏治疗模式的伦理问题。 第11部分:儿科基础生命支持和心肺复苏质量 2019年AHA儿科编写小组审查了儿科OHCA使用DA-CPR的相关结局。儿科DA-CPR的证据和建议与成人OHCA患者DA-CPR的建议有所不同。但与成人人群相同,DA-CPR与旁观者CPR率增加以及OHCA婴儿和儿童的预后改善相关。 儿科OHCA的DA-CPR尽管即时旁观者CPR可以改善心脏骤停患者的生存率,但OHCA患者很少接受旁观者CPR。编写小组根据韩国和日本EMS系统的注册数据,对儿科OHCA DA-CPR相关的预后证据进行了审查。注意,该审查不包括对调度员用来支持旁观者CPR的特定方案或语言的评估。 2019(新):我们建议,紧急医疗调度中心为推测的儿科心脏骤停患者提供调度员指导的CPR。 2019(新):我们建议,当无旁观者进行CPR时,紧急调度员应提供儿科心脏骤停CPR指导。 2019(新):当旁观者已经进行CPR时,无充分证据支持或反对调度员指导的CPR用于儿科心脏骤停。 以前:以前无此主题的相关建议。 理由:DA-CPR与OHCA儿童的存活率增加有关。如果向呼叫者提供DA-CPR,则旁观者进行CPR的可能性几乎增加两倍,且30天生存期得到改善。在有或无调度员指导的情况下,旁观者CPR与生存改善以及1个月时神经系统预后良好相关。 第12部分:儿科高级生命支持 AHA儿科编写小组确定并分析了CPR期间使用高级气道、ECMO复苏(即ECPR)以及婴儿和儿童心脏骤停复苏后TTM的新证据。对这些证据的分析,促进了这些疗法现有建议的完善。 高级气道:大多数儿科心脏骤停是由呼吸功能恶化导致。球囊面罩通气可作为高级气道(如气管内插管或声门上气道)的合理替代方案。 ECPR:在拥有ECMO经验的医疗服务提供者情况下,对于诊断心脏病和IHCA的儿科患者,可以考虑在主动CPR(ECPR)期间或对间歇性ROSC患者快速建立静脉ECMO。 TTM:一项针对IHCA儿童的低温治疗的大型随机试验显示,无论是否提供一段时间中度低温治疗(32℃至34℃)或严格维持常温治疗(36℃至37.5℃),结局均无差异。 儿科复苏期间使用高级气道: ILCOR和AHA儿科专家最近一次在2010年对儿科心脏骤停中使用高级气道的有效性进行了评估。该2019年审查旨在分析球囊面罩通气、气管内插管和声门上气道使用的相关证据。最新证据主要来自仅涉及OHCA的观察性研究(即注册数据)。 2019(更新):在院外环境中治疗儿童心脏骤停时,与高级气道干预措施(气管内插管或声门上气道)相比,使用球囊面罩通气是合理的。 2019(新):我们无法建议或反对使用高级气道进行院内心脏骤停管理。此外,无法建议在院外或院内心脏骤停中哪种高级气道干预治疗效果更好。 2010(旧):在院前环境中,使用球囊面罩装置为婴儿和儿童通气和供氧是合理的,尤其是在运输时间短的情况下。 理由:拥有适当经验并经培训后,球囊面罩通气可作为高级气道策略(包括气管内插管或使用声门上装置)的合理替代方案,因为高级气道可能需要更专业的培训和设备。但是,如果在经过适当优化后,球囊面罩通气仍然无效,则应考虑使用高级气道干预措施。 体外CPR 常规CPR失败后将ECMO用作抢救治疗,称为体外CPR(或ECPR)。编写小组对有关ECPR预后的院内注册数据进行了审查。这些数据主要来自因先天性心脏缺损手术后发生心脏骤停的婴儿和儿童。 2019(更新):对于院内发生心脏骤停、诊断为心脏病的儿科患者,如果其设施中拥有体外膜肺氧合方案、专业知识和设备,则可考虑进行体外CPR。 2019(更新):对于院外发生心脏骤停的儿科患者,或院内发生常规CPR难治性心脏骤停但无心脏疾病的儿科患者,无充分证据建议或反对使用体外CPR。 2015(旧):对于发生IHCA、诊断为心脏病的儿科患者,如果其设施中拥有ECMO方案、专业知识和设备,则可考虑进行ECPR。 理由:来自大型多中心注册的数据和回顾性倾向评分分析表明,ECPR用于难治性心脏骤停时,可能会有生存获益。但是,大多数数据来自发生IHCA、诊断为心脏病的小婴儿。因此,该建议针对该患者人群,并继续说明,ECPR是一种资源密集型的多学科疗法,需要适当的方案、专业知识和设备。 目标体温管理 TTM是指将患者体温维持在规定的狭窄范围内。THAPCA-IH(儿科院内心脏骤停后的低温治疗)试验为一项RCT,以IHCA后持续昏迷的儿童为对象,比较了TTM为32℃至34℃与TTM为36℃至37.5℃,其试验结果的发表促进了这一儿科审查。写作小组重新评估了TTM对IHCA和OHCA的有效性证据。 2019(更新):建议在目标体温管理期间连续测量核心体温。 2019(更新):对于在院外或院内心脏骤停后处于昏迷状态、年龄为24小时至18岁的婴儿和儿童,合理的做法是使用目标体温管理32℃至34℃,然后目标体温管 36℃至37.5℃,或使用目标体温管理36℃至37.5℃。 2019(新):无充分证据支持有关治疗时间的建议。THAPCA试验(儿科心脏骤停后的低温治疗)使用目标体温管理(32℃至34℃)2天,然后目标体温管理(36℃至37.5℃)3天,或使用目标体温管理(36℃至37.5℃)5天。 2015(旧):对于心脏骤停后(医院内或医院外)最初几天持续昏迷的婴儿和儿童,建议在此期间连续测量体温。ROSC后应积极治疗发热(温度≥38℃)。 2015(旧):对于OHCA后持续昏迷的婴儿和儿童,连续5天维持正常体温(36℃至37.5℃),或最初2天连续维持低体温(32℃至34℃),然后连续3天维持正常体温是合理的。对于IHCA后持续昏迷的婴儿和儿童,无充分证据建议在正常体温基础上降温。 理由:一项IHCA后持续昏迷儿童的TTM大型多中心RCT的发表,促进了2019年关于儿科心脏骤停后TTM主题的证据评估和建议。该院内研究与之前发表的OHCA后儿童研究拥有相同的研究小组,采用同样的治疗方案,将心脏骤停后TTM32℃至34℃与TTM36℃至37.5℃进行了比较。这些试验共同奠定了当前指南建议的基础。 缺氧缺血性事件(例如心脏骤停)后发热很常见,注册数据显示发热与心脏骤停后不良预后相关。2019年的建议允许心脏骤停后中度低体温TTM或严格维持正常体温的TTM。无论采用哪种策略,监测核心体温和避免发热都至关重要。 第13部分:新生儿复苏 由于新生儿心脏骤停主要是窒息,因此开始通气仍是初始复苏的重点。证据评估的主要主题以及2019年新生儿复苏指南的重点更新包括以下内容: 对于出生时接受呼吸支持的足月和晚期早产儿(妊娠≥35周),使用21%的初始氧浓度仍然是合理的。研究表明,使用100%的氧气可能有害,因此建议不要将其用作初始氧浓度。 ILCOR于2010年对此问题进行了最后审查。 对于出生时接受呼吸支持的早产新生儿(妊娠少于35周),初始氧浓度仍为21%至30%,随后根据目标血氧饱和度进行调整。 给氧以启动足月或近足月新生儿(妊娠≥35周)的通气支持 众所周知,缺氧和局部缺血会导致器官损伤,但现在认为新生儿即使短暂暴露于高氧血症也是有害的。因此,确定为新生儿提供初始呼吸支持时需使用的最佳初始氧浓度、从而避免低氧血症和高氧血症至关重要。 2019(更新):对于出生时接受呼吸支持的足月儿和晚期早产儿(妊娠≥35周),使用21%的初始氧气浓度是合理的。 2019(更新):不应使用100%氧气进行初始复苏,否则会导致死亡率过高。 2015(旧):进行初始空气复苏(海平面时氧浓度为21%)是合理的。可以给予补充氧气并进行调整,使动脉导管前血氧饱和度接近海平面阴道分娩健康足月儿所测得的四分位数范围。 理由:ILCOR对10项原始研究和2项随访研究的系统综述和荟萃分析证实,与100%氧相比,出生时接受呼吸支持、使用21%氧的足月儿和晚期早产儿,其至关重要的短期死亡率结局显著降低,而短期和长期神经系统预后无统计学显著差异。据估计,出生时开始呼吸支持时使用21%氧而不是100%氧,可使婴儿死亡数减少46/1000。初始使用100%氧会导致死亡率较高,这些证据得到3级建议:足月儿或晚期早产儿开始呼吸支持时,建议不要使用100%氧。 尽管仍缺乏有关达到目标血氧饱和度的最佳氧浓度调整方法的证据,但使用接近于海平面阴道分娩健康足月儿所测得的四分位数范围的动脉导管前血氧饱和度目标值,与避免低氧血症和高氧血症的重要性是一致的。 尚未对新生儿的各种亚群进行充分研究,以确定其出生时呼吸支持期间是否需要不同的初始氧浓度。患先天性心脏病和其他畸形的新生儿可能会因低氧血症或高氧血症而受到伤害,因此需要对这些新生儿进行研究。 给氧以启动早产新生儿(妊娠35周以内)的通气支持 与足月新生儿相比,早产新生儿可能更易因过量氧暴露出现并发症(如支气管肺发育不良、早产新生儿视网膜病变)。因此,确定初始呼吸支持使用的最佳氧浓度、并根据监测的动脉导管前血氧饱和度进行滴定至关重要。 2019(修订):对于出生时接受呼吸支持的早产新生儿(妊娠35周以内),从21%至30%氧开始,随后根据脉搏血氧仪进行氧浓度调整可能是合理的。 2015(旧):早产新生儿(妊娠35周以内)初始应以低浓度氧(21%至30%)进行复苏,并滴定氧浓度,使动脉导管前血氧饱和度接近海平面阴道分娩健康足月儿所测得的四分位数范围。不建议使用高浓度氧(≥65%)对早产新生儿进行初始复苏。该建议反映了一种偏好,即在无数据证明对重要结局确实有益的情况下,不要让早产新生儿接受额外氧气暴露。 理由:2015年以来发布的新数据,包括16项研究(10项随机试验、2项随访研究和4项观察性试验),促使ILCOR对出生后立即接受初始低浓度氧或高浓度氧进行呼吸支持的早产新生儿(妊娠35周以内)结局进行了系统综述。系统综述显示,两组之间的短期死亡率或任何预定的次要结局均无统计学显著差异。在8项随机试验中,以目标血氧饱和度作为共同干预措施,使初始21%氧浓度组几乎所有新生儿都接受了氧补充。多项研究由于偏倚可能、不精确、不一致和数量少等原因被降级。许多亚人群和结局尚未得到充分评估。尽管证据存在这些弱点和不确定性,基于该弱势人群应避免额外氧暴露的重要性且无证据表明对关键或重要结局有益,因此仍建议从21%至30%氧浓度开始,然后再调整补充氧气。 第15部分:急救 2019年American Heart Association和American Red Cross 急救指南重点更新重申了通过减轻痛苦、防止进一步疾病或伤害并促进康复以降低发病率和死亡率的目标。任何人都可以发起急救,并支持生存链。 急救工作组提出的2019年主题是先兆晕厥的急救治疗。 先兆晕厥的治疗 先兆晕厥意识丧失之前可识别的体征和症状可持续数秒钟,之后发生血管迷走神经性和直立性先兆晕厥。相关体征和症状包括面色苍白、出汗、头晕、视力改变和虚弱(表2)。在先兆晕厥阶段,快速实施急救干预措施可以改善症状或防止晕厥发生。 表2.先兆晕厥的典型体征和症状
物理反压动作包括上身或下身(或两者)的肌肉收缩,以升高血压并缓解先兆晕厥症状。这些物理反压动作的例子包括双腿交叉伴肌肉紧绷、蹲下、手臂紧绷、等量握拳运动,以及颈部屈曲。急救工作组对已发表的有关这些物理反压动作对血管迷走神经性或直立性先兆晕厥有效性的证据进行了检查。 2019(新):如果患者出现了血管迷走神经性或直立性先兆晕厥的症状或体征(包括面色苍白、出汗、头晕、视力改变和虚弱),则其首先应保持或采取安全体位,如坐下或躺下。患者处于安全体位后,使用物理反压动作以避免晕厥可能是有益的。 2019(新):如果急救提供者发现另一患者出现可疑血管迷走神经性或直立性先兆晕厥,则应鼓励其进行物理反压动作,直至症状缓解或发生晕厥。如果1至2分钟内无任何改善,或者症状恶化或再次出现,则提供者应致电寻求更多帮助。 2019(新):在无可缓解症状的情况时,下身物理反压动作优于上身和腹部的物理反压动作。 2019(新):先兆晕厥时如伴有心脏病发作或卒中症状,不建议使用物理反压动作。 以前:以前无建议涉及先兆晕厥的治疗。 理由:物理反压动作是可以减少晕厥及其相关后果(例如跌倒、撞击)的简单动作。与其他急救护理相同,安全优先是个人和急救提供者行动的主导。尽管已有证据表明,下身物理反压动作优于上身物理反压动作,但多种方法甚至多种方法组合都是有益的。证据表明,易发生血管迷走神经性或直立性先兆晕厥的患者可以通过学习并使用物理反压动作来改善生活质量。 总结 AHA关于CPR和ECC指南2019年重点更新包括针对11个主题的证据审查和修订建议概要,其范围包括成人OHCA后DA-CPR和CAC;ACLS高级气道、血管加压药物和ECPR;儿科OHCA的DA-CPR;儿科心脏骤停高级气道和ECPR,以及儿科心脏骤停后救治TTM;足月儿或近足月新生儿以及早产新生儿呼吸支持的初始氧浓度。2019年American Heart Association和American Red Cross急救指南的重点更新包括先兆晕厥干预的证据概要和新建议。这些重点更新旨在对之前的AHA关于CPR和ECC指南、American Heart Association和American Red Cross急救指南的特定部分进行修订。鼓励读者查阅完整2019年重点更新、在线综合AHA关于CPR和ECC指南、已发表的2019年CoSTR概要、2018年至2019年CoSTR在线草案,获取已发表的证据概要以及专家ILCOR和AHA编写小组的详细见解和分析。 推荐阅读(略)
|