|
犬咬伤是指犬齿咬合、切割人体组织导致的皮肤破损、组织撕裂、出血和感染等损伤,除一般化脓性感染外,还可引起狂犬病、破伤风、气性坏疽等特殊感染。全世界每年有近亿人被犬咬伤,我国是世界上犬只数量最多的国家,2012年达到1.3亿只,每年咬伤人数超过1200万。犬咬伤是狂犬病病毒最主要的传播方式,狂犬病的病死率几乎为100%,从世界范围看,每年因狂犬病导致的死亡人数约5.9万,99%的人狂犬病通过犬传播,小部分通过野生动物传播,如狐狸、狼、豺狼、蝙蝠、浣能、臭鼬或猫鼬等。近年来我国人狂犬病病例逐年减少,但仍是世界卫生组织(World Health Organization,WHO)认定的狂犬病高风险国家之一[1]。近几年狂犬病报告死亡数一直位居我国37种法定报告传染病前列,给我国人民群众的身心健康和社会安定带来危害。 犬咬伤是急诊外科的常见问题,不仅可导致复杂、严重的伤口和并发症,还可导致机体组织、器官损毁、身体残疾甚至死亡。正确的早期伤口处理、易感染伤口预防性抗生素应用、根据需要及免疫史进行狂犬病等疾病的预防是犬咬伤处理的基本原则。目前国内尚无可供临床参考的犬咬伤处置共识,为规范临床诊疗行为、提高犬咬伤诊治水平、降低病死率、防治并发症,专家组制定本共识。 1 评 估1.1 生命体征评估 犬咬伤软组织损伤严重、合并症多,伤情复杂,严重者可危及生命。危及生命者,首先应稳定其生命体征,关键是维持气道通畅、给予呼吸支持、稳定血流动力学,控制出血。 1.1.1 气道管理 根据患者情况选择合适的气道管理方式,如立即清除口腔及气道分泌物或异物,采取手法开放气道、呼吸球囊或气管插管保证气道通畅,紧急情况下可采用环甲膜穿剌,必要时行气管切开。 1.1.2 呼吸支持 开放气道后,患者仍呼吸窘迫,如呼吸频率<10次/min或>30次/min,或仍有明显的呼吸困难症状,应及时采用呼吸支持,并给予氧气吸入。 1.1.3 循环支持 对血流动力学不稳定者,建议立即开通静脉通路,首选的扩容液为平衡液,并及时应用血制品。如扩容效果不佳,可选用血管活性药物,具体参见《创伤失血性休克诊治中国急诊专家共识》。 1.1.4 出血控制 活动性外出血推荐首选直接压迫止血。直接压迫止血无效时,如四肢出血建议采用止血带止血;如体腔出血建议填塞止血等[2]。 1.1.5 疼痛镇静控制 根据咬伤部位,结合疼痛分级评估,给予适当镇痛治疗;如出现躁动,可行镇静控制[2]。 1.2 创口评估 1.2.1 临床表现 犬咬伤可导致从小伤口到较大且复杂伤口(如划伤、穿剌伤、撕裂伤等)的多种损伤[3]。大型犬的咬合可产生强大力量并伴有撕扯,导致严重损伤[4]。致死性的损伤通常发生在幼儿的头部和颈部,或见于幼儿重要器官的直接贯穿伤[5-6]。当大龄儿童或成人被犬咬伤时,四肢(尤其是优势手)为最易受伤的部位。 1.2.2 伤口感染特征 咬伤伤口感染的临床表现包括发热、红肿、压痛、脓性分泌物和林巴管炎,并发症包括皮下脓肿、手部间隙感染、骨髓炎、脓毒性关节炎和菌血症。感染的全身体征包括发热、林巴结肿大等。局部蜂窝织炎可亚急性发作,损伤后24~72h开始出现;不到20%的患者会发生全身性感染,但会累及骨、关节、血液和脑膜。咬伤后治疗延迟是导致犬咬伤后感染发生率高的重要因素之一[3]。受伤后超过24h就诊的患者很可能已经出现感染,且就诊往往是因为感染性症状或体征。 1.2.3 实验室检查 对咬伤伤口发生感染和具有全身性感染体征者,在抗生素治疗前需要进行需氧和厌氧菌血培养。发生蜂窝织炎、关节感染、骨髓炎或脓毒症者,其全血白细胞计数、C反应蛋白和红细胞沉降率可能升高,但这些指标正常不能排除上述感染。 1.2.4 伤口培养 临床未发生感染的咬伤伤口不需要进行伤口培养,因为伤口培养结果与感染发生的可能性无关,且与随后发生感染患者的病原体无关[7-8]。 1.2.5 影像学检查 超声检查有助于识别感染伤口的脓肿形成及定位感染伤口内的异物。关节附近的深部咬伤有必要进行X线平片和(或)CT扫描检查,以评估骨或关节破坏及异物(如嵌入的牙齿)证据。对伤口明显感染者,需要行影像学检查判断骨和软组织损伤及骨髓炎相关的改变。头部的犬咬伤偶尔会穿透颅骨,导致凹陷性颅骨骨折、局部感染和(或)脑脓肿[9-11]。因此,对深及头皮的犬咬伤(包括剌伤)者,需要行头部CT和(或)MRI检查,尤其是≤2岁的婴儿[11]。CT扫描显示颅骨骨折、剌穿颅骨外板、颅内积气则表明存在穿透伤。 推荐意见1:所有犬咬伤创口均须仔细探查。 犬咬伤伤口可见于全身各个部位,成人以四肢,尤其上肢和手部最常见,咬伤位于四肢占54%~85%(其中手部占18%~68%),其次位于头颈部占15%~27%[4,12]。儿童以头而颈部最常见,<4岁者约2/3位于头而颈部,年龄越小,头而颈部和会阴部咬伤的比例越高[13]。犬的咬合力根据其大小和品种而不同,为310~31790kPa[14](即3.162~324.258kg/cm2)。犬强大的咬合力和撕扯力所致的严重咬伤软组织损伤严重,伤情复杂,即使表面不引人注目的穿剌伤,也可能并发重要的神经、血管、肌键、韧带甚至骨骼损伤[15-16]。因此,所有犬咬伤创口均须仔细探查,避免遗漏严重的合并损伤。 推荐意见2:所有犬咬伤均须进行狂犬病暴露风险评估。 1.3 狂犬病暴露风险评估 狂犬病是由狂犬病病毒感染引起的急性脑炎或脑膜脑炎的一种动物源性传染病。在狂犬病流行地区,5~14岁的儿童是主要受害者,约40%为<15岁的儿童。中国人狂犬病病例逐年增加,1996年为159例,2007年为3300例,达到近20年的蜂值,随着我国对狂犬病加强防控,人狂犬病病例逐年减少,2018年为422例[6-10]。位于安徽省、广西壮族自治区、贵州省、湖南省、山东省、江苏省等国家级监测点的数据显示,我国犬只平均密度逐年增大,2012、2013、2015、2016年分别为6.6、6.7、6.9、7.03只/100人。中国疾病预防控制中心近20年的统计数据显示,我国每年接种人用狂犬病疫苗超过1500万人,其中犬咬伤占80%,约1200万人。我国90%以上的人狂犬病病例分布在农村地区,且大多数为低收入者。此外,我国人狂犬病病例年龄分布情况以<15岁儿童和>50岁人群较多。1996–2008年,约25%的人狂犬病病例为<15岁儿童[6-10]。犬咬伤在我国多发,且伤口严重程度相差较大,对犬咬伤患者进行狂犬病暴露风险评估和免疫预防处置尤为重要(表1)。
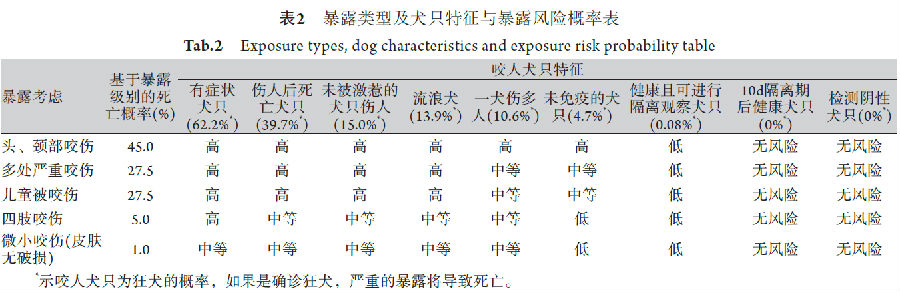
WHO狂犬病专家磋商会2018版报告提出,狂犬病暴露后风险评估条件包括暴露地区是否为狂犬病流行地区、致伤动物免疫史、暴露患者免疫史、伤口严重程度、致伤动物是否为激惹产生的攻击及致伤动物实验室狂犬病病毒检测情况;报告推荐的暴露类型和犬只特征与暴露风险概率表[1,7],可作为罹患狂犬病风险程度参考(表2)。
1.4 破伤风暴露风险评估 犬咬伤伤口为污染伤口,破伤风暴露风险高,考虑进行破伤风的免疫预防措施[2]。任何皮肤破损的咬伤,均应确定患者的破伤风免疫接种状态,合理使用破伤风类毒素、破伤风抗毒素,给予适宜的免疫预防[2,15]。 2 创口处理对于有活动性出血的伤口应给予直接压迫止血,并在伤口远端区域行神经血管评估。深至重要结构的伤口应作为严重穿透伤处理[16-23]。伤口的处理不仅有利于重要解剖结构及其功能恢复,同时是预防伤口感染,预防破伤风、狂犬病的重要措施[24-25],临床必须给予伤口处置足够的重视,避免出现不必要的并发症。 推荐意见3:伤口局部彻底、有效冲洗非常关键。 2.1 伤口冲冼和清冼 ①采用肥皂水(或其他弱碱性清冼剂)和流动清水交替清冼所有咬伤处约15min; ②采用无菌纱布或脱脂棉吸尽伤口处残留液,若清冼时疼痛剧烈,可给予局部麻醉,如条件允许,可采用专业的清冼设备冲冼伤口内部,以确保达到有效冲冼; ③采用生理盐水冲冼伤口,避免伤口处残留肥皂水或其他清冼剂。有证据表明,即使在没有狂犬病免疫球蛋白的情况下,通过有效的伤口清冼加立即接种狂犬病疫苗并完成暴露后预防程序,99%以上的患者可以存活[26]。 2.2 消毒处理 彻底冲冼后采用稀典附或其他具有灭活病毒能力的医用制剂涂擦或清冼伤口内部,可灭活伤口局部残存的狂犬病病毒[1]。 2.3 清创及扩创 犬咬伤伤口尤其撕裂伤需清创去除坏死组织,必要时行扩创术[27-28]。 推荐意见4:撕裂伤符合下列所有标准可行一期缝合:临床无感染、6h以内、头面部伤口。伤口缝合应尽量避免采用皮下缝线,以避免异物增加感染风险[7]。 2.4 一期闭合 伤口闭合的方法因咬伤类型不同而在一定程度上具有差异。划伤及简单穿剌伤不需要一期闭合。单纯撕裂伤伤口,可采取一期伤口闭合。美观需要时,如而部撕裂伤,可选择一期修复[29-30]。给予恰当的伤口处理对于接受伤口闭合患者的预后和降低感染风险极为重要。缝合咬伤伤口时,须进行充分冲冼、清创,避免深部缝合(如果可能),并进行预防性抗生素治疗及密切随访[29,31]。 推荐意见5:感染风险较高的伤口应每日查看有无感染迹象。 2.5 延迟闭合 >6h的伤口和易感染患者(如免疫机能受损、无脾或脾功能障碍、静脉淤滞、成人糖尿病)。这类发生感染风险较高的伤口不建议进行一期闭合[29-32]。早期治疗行伤口清洁和失活组织清创,将咬伤伤口开放引流,定时更换敷料,受伤72h以后可视伤口情况行延迟闭合[29](图1)。
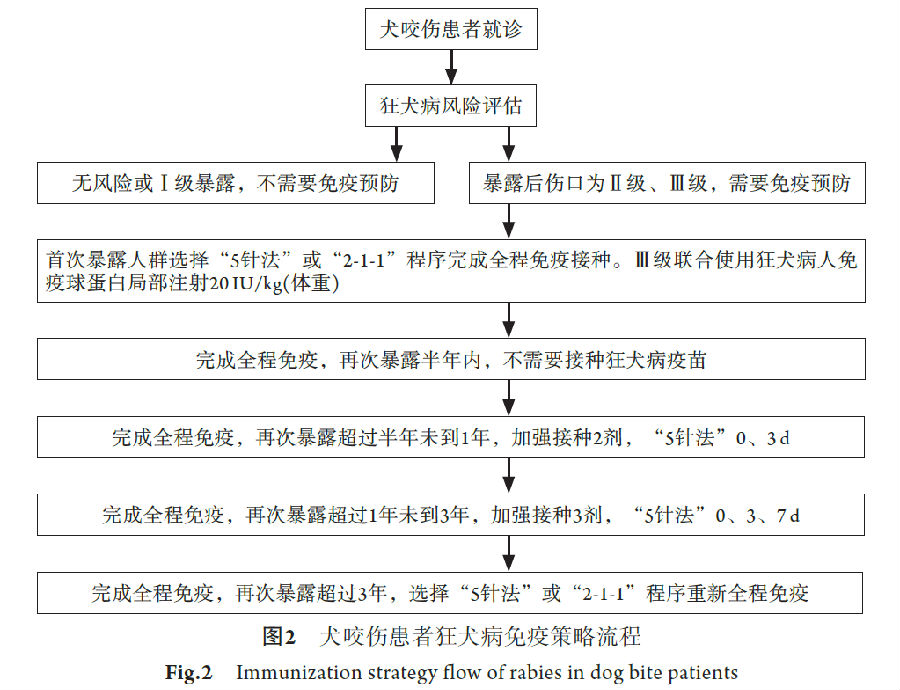
3 狂犬病预防3.1 主动免疫预防 目前我国使用的人用狂犬病疫苗均为经过浓缩、纯化的细胞培养疫苗。执行的人用狂犬病疫苗免疫程序为“5针法”(即Essen法,分别于第0、3、7、14、28天各肌内注射1剂)和“4针法”(即Zagreb法,2-1-1免疫程序,分别于第0、7、21天各肌内注射2剂、1剂、1剂)。人用狂犬病疫苗注射部位:>2周岁选择三角肌;<2周岁选择大腿前外侧肌肉。狂犬病为致死性疾病,暴露后进行人用狂犬病疫苗接种无任何禁忌[1,33-34]。 推荐意见6:首次暴露及再次暴露人群采用狂犬病疫苗推荐接种程序。 首次暴露人群选择“5针法”或“2-1-1”程序完成全程免疫接种程序。完成全程免疫半年内再次暴露,不需要接种;完成全程免疫半年至1年再次暴露,加强接种2剂,即“5针法”0、3d;完成全程免疫1~3年再次暴露,加强接种3剂,即“5针法”0、3、7d;完成全程免疫超过3年再次暴露,须重新全程免疫接种[1,35-36](图2)。
3.2 被动免疫预防 推荐意见7:既往无免疫史或免疫史不全的狂犬病III级暴露、神级分布密集的部位(如头、面、会阴、手部等)和严重免疫功能缺陷的II级暴露病例应当在伤口部位充分浸润注射狂犬病人免疫球蛋白。 狂犬病被动免疫制剂的机制是在伤口局部浸润注射以中和伤口经清冼、消毒后残留的病毒,产生局部免疫保护。目前我国的狂犬病被动免疫制剂有人源狂犬病免疫球蛋白(狂犬病人免疫球蛋白)和马源狂犬病F(ab')2片段制剂(抗狂犬病血清)。狂犬病人免疫球蛋白和抗狂犬病血清的使用剂量分别为20IU/kg(体重)、40IU/kg(体重)。对伤口多且严重者,被动免疫制剂剂量不足以浸润注射全部伤口的,可适当稀释以满足全部伤口的浸润注射[1,34]。狂犬病病毒在进入神经组织前,通常会在局部肌肉细胞中缓慢复制一段时间,且疫苗初次免疫后的1周内人体尚不能产生较高水平的中和抗体,故首剂疫苗免疫时应给予但未给予狂犬病被动免疫制剂的,如仍在首剂疫苗压射后7d内,应尽早注射狂犬病被动免疫制剂。狂犬病人免疫球蛋白使用前无需皮试。抗狂犬病血清使用前需皮试,如皮试呈现阳性反应但不得不使用时,需在准备好过敏反应救治条件的情况下采用脱敏注射方法继续使用[33]。 4 感染预防和处置4.1 感染预防 推荐意见8:不推荐常规预防性应用抗生素,但对于某些高危伤口推荐使用。 4.1.1 普通感染预防 预防性应用抗生素可降低一些犬咬伤的感染发生率。 ①高危伤口,如深部刺伤; ②挤压伤相关的中度到重度伤口; ③有静脉和(或)林巴受损区域的伤口; ④手部、生殖器、而部、靠近骨或关节(尤其是手和人工关节)等部位需要闭合的伤口; ⑤缺乏抵抗力的宿主的咬伤(如免疫功能受损、无脾或脾功能障碍及成人糖尿病患者)[36-41]。 4.1.2 破伤风预防 犬咬伤为破伤风易感伤口[1,2],尤其是穿刺伤及撕裂伤伤口,应结合破伤风主动免疫史,评估是否需要注射破伤风被动免疫制剂,具体可参考《成人破伤风急诊预防及诊疗专家共识》[2]。 4.2 感染处置 推荐意见9:咬伤伤口感染,应清创引流,抗感染治疗。 临床医生应密切观察伤口情况,早期识别感染征象,并注意可能的病原体[42]。如咬伤伤口疑似被感染,应采取以下措施: ①应用抗生素前,取伤口分泌物和血液行需氧及厌氧菌培养; ②如已形成脓肿或怀疑存在骨、关节或其他重要深部结构的感染,可能须行手术探查和清创术,引流物应送需氧及厌氧菌培养; ③对接受口服抗生素治疗疗效不佳,有全身感染症状或感染有进展的患者,应根据药物敏感试验结果更换敏感抗生素或更改为静脉滴压[43-44]。 5 心理干预推荐意见10:对犬咬伤患者及其家属尽早给予心理干预。 犬咬伤部分患者会出现恐惧、害怕犬类;患者家属会出现自责、担心伤口愈合不良等心理问题,甚至出现创伤后应激障碍综合征(post-traumatic stress disorder,PTSD)[45]。PTSD的患儿如未给予积极恰当的干预,可能会导致大脑发育障碍、生物行为或社会行为异常。据报道,50%犬咬伤患者出现至少1个月的PTSD症状[46]。 狂犬病恐怖症又称为癔症性假性狂犬病,是一种对狂犬病过分恐惧的心理疾病,通常伴有强迫症、恐惧症。轻者害怕接触动物,怕被伤到,甚至看到动物会联想到狂犬病、联想到自身是否已被传染,重者即使接种疫苗,也不能消除自身的不安和恐惧,给伤者身心健康带来严重危害,其根本原因是对狂犬病的认识不足,必要时应给予心理于预。 6 法律干预推荐意见11:预防犬咬伤的根本在于加强犬只管理、犬只饲养相关知识的宣教及相关职能部门间的协作。 预防狂犬病发生的根本在于加强犬只管理[1]。对预防犬只传播的人狂犬病,进行狂犬病疫苗的免疫接种,可预防狂犬病发生。其中包含两方而内容: ①对人群进行人用狂犬病疫苗的免疫接种,可预防人患狂犬病,但这种干预措施本身不会消除该病,且成本会随着时间的推移而上升,不符合成本效益; ②大范围地为犬只接种狂犬病疫苗,从根源上消除狂犬病病毒的传染源,进而切断狂犬病病毒的传播途径,也可预防狂犬病发生。WHO在孟加拉国、南非(夸祖鲁-纳塔尔省)、菲律宾和坦桑尼亚联合共和国为犬只接种疫苗的大规模活动充分证明,为至少70%的犬只接种疫苗,包括流浪犬,可以防止狂犬病传播给人类并切断传播途径,进而消除犬只传播导致的人狂犬病。这是预防人狂犬病最具成本效益的战略[47-49]。建议相关部门通过立法或建立地方性法规,对家庭宠物犬的登记、防疫、管理,及流浪犬只的管理进行严格规定,尽快达到我国70%犬只免疫接种率的目标。加强对犬只所有者和广大民众进行狂犬病知识的宣传、教育;严格对宠物犬的收养标准、户外约束、遗弃规定和处罚、严格执行宠物犬伤人的责任划分及行政和司法处罚规定;相关职能部门间通力协作是实现该目标的关键[50]。 建议相关部门加快推进狂犬病暴露后的防疫处置工作分级诊疗,不仅有利于推进狂犬病的防治工作,而且有利于提高重度犬咬伤的诊治水平,对有效降低病死率、防治相关并发症具有重要意义。 共识专家组成员姓名(按姓氏汉语拼音字母排序,排名不分先后): 自祥军,蔡文伟,曹阳,曹钰,柴艳芬,陈卼,陈大庆,陈锋,陈海鸣,陈风英,陈威,陈晓辉,陈旭岩,单爱军,单毅,党星波,邓进,邓颖,窦清理,范展芳,封启明,黄亮,何小军,冀兵,蒋龙元,金红旭,康新,李风杰,李培武,李小刚,李小民,李永武,李霆,梁显泉,林炳销,刘明华,刘双庆,卢中秋,吕传柱,马可,聂时南,潘险峰,裴俏,彭鹏,秦历杰,钱传云,桑锡光,商德亚,沈开金,唐秞青,田英平,田军,王伯良,王成,王传林,王曼,王琦,王晓宁,王旭东,王振杰,王瑞兰,魏捷,吴京兰,吴国平,徐峰,徐军,徐贵森,许硕贵,许铁,同柏刚,尹文,杨立山,于学忠,张可,张茂,张玉,张建波,张剑锋,张新超,赵斌,赵敏,赵晓东,赵刚,周荣斌,周人杰,朱长举,朱华栋,朱继红,左永波 参考文献(略)
|